從類固醇到生物製劑
--類風溼性關節炎(rheumatoid arthritis)人生綻放光彩
澄清綜合醫院-平等院區 劉淯呈藥師
現代詩人生命鬥士-劉俠,十二歲罹患類風濕性關節炎,發病時手腳腫痛,只有手指可以動,行動極為不便,全身百分之九十以上的關節損毀,和病痛為伍直到離開人世。其著作杏林子作品精選〈生命 生命〉表達自己強烈的生命意識和積極的人生態度,雖然她已經離去,但她依然活在讀者的心中。
類風濕性關節炎是一種慢性發炎性的關節炎,也是一種全身性自體免疫疾病。是一種多系統慢性發炎疾病;主要侵犯滑囊膜組織引起滑膜炎(synovitis),產生疼痛與腫脹,通常見於掌指關節、指間關節、手腕,表現出對稱性的疼痛,在伸肌表面觸診常可以發現類風濕性結節。進而導致軟骨破壞、硬骨侵蝕 (erosion),造成關節變形與功能喪失。
大部份病人有晨僵現象(morning stiffness),且會有倦怠感、體重減輕、食慾不振、貧血等症狀。同時80%的病人會有血清類風濕性因子(RF)升高,如沒有得到適當的控制,還可能會侵犯影響其他關節外的組織,如眼睛(鞏膜炎)、皮膚、血管(血管炎)、心臟(心包膜炎)、肺部(肺纖維化)等,藉由藥物減緩關節部位的疼痛和僵硬並避免關節發生永久性損傷。痊癒需依個人體質而定,但現今已不再是無可救藥的疾病。
任何人在任何年齡,都有可能罹患類風濕關節炎,發病年齡主要在30~50歲間,女性的風險為男性的2-3倍。其他致病主因有遺傳(HLA-DR4)、環境(感染、抽菸)、自體免疫失調、賀爾蒙等亦是可能因子之一。因應早期有效治療、及早遏止病情,美國風濕病醫學會和歐洲風濕病聯盟提出了2010年新的分類標準,評估
(1)受侵犯之關節
(2)血清學指標
(3)急性發炎指數
(4)症狀持續時間
四個項目所得到的綜合分數,來診斷哪些病人會發展成類風濕性關節炎。
血清學指標如RA的患者的類風溼因子(rheumatoid factor;RF)為陽性,紅血球沈降速率(erythrocyte sedimentation rate;ESR)及活性C蛋白(C-reactive protein;CRP)升高,血清白蛋白(serumalbumin)下降,原則上小關節發炎的數目越多、類風濕因子(RF)陽性或anti-CCP陽性、發炎指標升高、症狀持續超過六週,就越符合類風濕性關節炎的診斷。
過去,類風濕性關節炎傳統治療藥品有:
1. 非類固醇抗發炎藥(NSAIDs),如: diclofenac, ibuprofen,indomethacin, naproxen、COX-II抑制劑(celecoxib)
2.類固醇(Steroids),如: prednisolone
3.疾病調節抗風濕藥品(disease-modifying anti-rheumatic drugsDMARDs),如: methotrexate, leflunomide, sulfasalazine,hydroxychloroquine, cyclosporine, azathioprine
NSAIDs抑制前列腺素生成而具抗發炎作用,緩解病人關節的腫脹/疼痛,是早期首選用藥;單用無法阻止關節的變化,仍需依據病情併服DMARDs。類固醇的抗發炎效果較快且強度較大,可及早有效減緩症狀,長期使用則有相當多副作用,但對長遠的病程無法治標。DMARDs可依病程使用多個藥品控制病情,減緩關節的破壞,通常需要使用2~3個月才能達到最佳療效。
隨著時代進步,風濕性關節炎病理與免疫系統息息相關,機轉趨向清楚,藉著基因重組技術,大量生產且純化的標靶蛋白質,在抑制免疫細胞中的T細胞和B細胞或阻斷誘發發炎反應的細胞激素(pro-inflammatory cytokines),進而抑制發炎作用,減緩對關節的傷害。
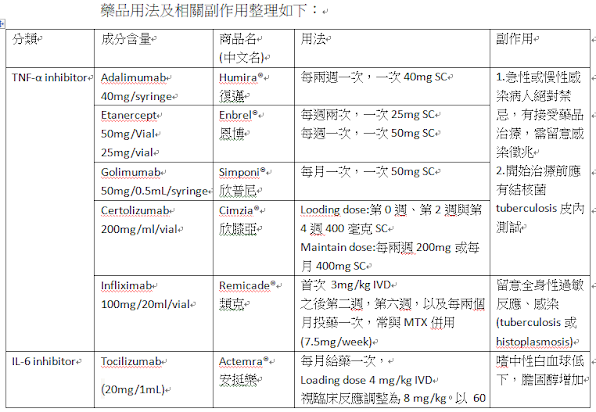
目前台灣治療風濕性關節炎生物製劑如下:
(1.) 腫瘤壞死因子(TNF-α, tumor necrosis factor α)拮抗劑如: adalimumab、certolizumab、etanercept、golimumab、infliximab、opinercept
(2.)白血球介素(L1-6, interleukin-6)抑制劑 如: tocilizumab
(3.)T細胞活化(costimulatory molecules)抑制劑 如: abatacept
(4.)中和或消除B細胞作用 如: rituximab
(5.) JAK (Janus kinases)抑制劑 如tofacitinib、baricitinib、Upadacitinib、Peficitinib
類風濕性關節炎的病程發展快速,需把握黃金治療期,及早診斷及早治療,以免關節變形或其他部位遭受侵犯。一旦診斷出,應儘早使用DMARDs治療;標靶藥物併用methotrexate可增加療效,也可減少標靶藥物產生中和性抗體而降低療效;只要順從用藥,仍可有效穩定控制。近年生物製劑蓬勃發展,對於某些使用DMARDs治療仍無法良好控制者,建議盡早加入生物製劑,對於改善症狀及延緩病程,往往有極佳效果。生物製劑可能會增加伺機性感染發生(如: 細菌、結核分枝桿菌、真菌及病毒感染)及胃腸不適症狀;降低感染可透過個人衛生與接種疫苗,也需要監測白血球及血紅素、肝腎功能。與醫師配合,與疾病和平共處,大多數病人都可以過有品質的生活。
參考資料:
1 華盛頓內科學手冊 34 TH edition chapter 25 p909-p929
2. 類風溼關節炎的治療指引
3. Singh et al. 2012 Update of the 2008 American College of Rheumatology
Recommendations for the Use of Disease-Modifying Antirheumatic Drugs
and Biologic Agents in the Treatment of Rheumatoid Arthritis Arthritis Care
& Research 2012;64:625–639
4. Koda-Kimble et al. Rheumatic Disorders. Applied Therapeutics: The
Clinical Use Of Drugs., Lippincott Williams & Wilkins: 43-1~43-33.